Kennen Sie Ihre Blutwerte? Sind Sie erhöht, steigt Ihr Risiko für . Sie finden hier Möglichkeiten, diese Werte positiv zu beeinflussen.
Risikofaktor: Bluthochdruck
Der wird in zwei Werten angegeben, dem und dem Wert.
Bluthochdruck ist fast immer auf einen jahrelangen ungesunden Lebensstil zurückzuführen. Bei nur etwa 5 von 100 betroffenen Patient*innen (5%) sind andere Erkrankungen die Ursachen für einen Bluthochdruck.
Bluthochdruck ist eine Volkskrankheit in Industrieländern. Die Häufigkeit der Erkrankung steigt mit dem Alter deutlich an: Ungefähr die Hälfte aller Personen über 65 Jahren hat Bluthochdruck.
Systolischer und diastolischer Blutdruckwert
Systolischer Wert:
Der systolische Blutdruck wird gemessen, wenn das Herz das
Blut in die Gefäße pumpt.
Diastolischer Wert:
Der diastolische Wert entsteht während der Entspannungs- und Füllungsphase des Herzens. In dieser Zeit werden die mit Blut versorgt.
Arterieller Bluthochdruck
Arterieller Bluthochdruck ist eine Erkrankung, bei der der Druck in den Gefäßen, die vom Herzen weg führen , dauerhaft erhöht ist.
Schädigung der Blutgefäße
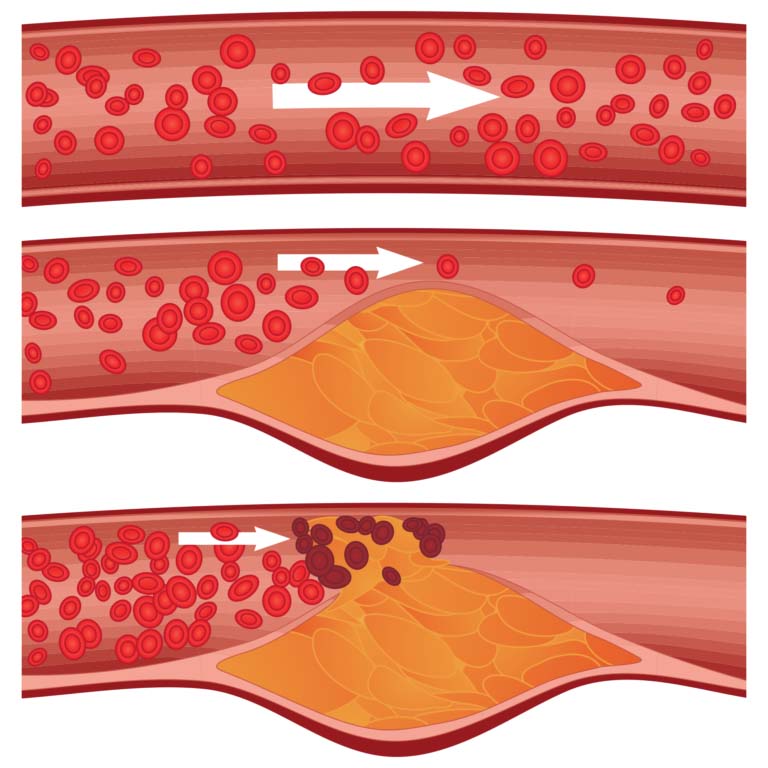
Bluthochdruck bleibt häufig lange Zeit unbemerkt und die Betroffenen fühlen sich nicht krank. Dauerhafter Bluthochdruck schädigt jedoch die Blutgefäße, weil er zur beiträgt, die wiederum den Blutdurchfluss behindert. Gleichzeitig verlieren die Blutgefäße an Elastizität. Dies führt zu einem weiteren Anstieg des . Lagern sich an den verengten Stellen zusätzlich Blutplättchen ab und bilden ein Blutgerinnsel (Thrombus), wird das Gefäß weiter verengt. Das Risiko für einen , eine und einen steigt. Durch Arteriosklerose kann auch die Durchblutung der Nieren gestört werden und so zu einer weiteren Blutdrucksteigerung und zu einer führen. Ist die Durchblutung der Netzhaut im Auge gestört, verringert sich die Sehkraft.
Ein zu hoher Blutdruck ist der größte Risikofaktor für einen Schlaganfall.
Welche Ruheblutdruckwerte sind normal, welche zu hoch?
Optimale Blutdruckwerte für Gesunde liegen unter 120/80 mmHg.
Ist der Blutdruck dauerhaft höher als 140/90 mmHg, spricht man von arteriellem Bluthochdruck oder arterieller Hypertonie. Der Blutdruck steigt meist mit zunehmendem Alter.

Allgemeine Orientierung der Blutdruckwerte für Erwachsene
| Einteilung der Blutdruckwerte | Systolisch (mmHg) | Diastolisch (mmHg) | |
|---|---|---|---|
| Optimal | unter 120 | und | unter 80 |
| Normal | 120 – 129 | und/oder | 80 – 84 |
| Hoch normal | 130 – 139 | und/oder | 85 – 89 |
| Bluthochdruck | |||
| Grad I | 140 – 159 | und/oder | 90 – 99 |
| Grad II | 160 – 179 | und/oder | 100 – 109 |
| Grad III | über 180 | und/oder | über 110 |
| Isolierter systolischer Bluthochdruck | über 140 | und | unter 90 |
Mit dem Anstieg des um 20 mmHg () oder 10 mmHg () verdoppelt sich jeweils das Herz-Kreislauf-Risiko.
Blutdruckwerte unterliegen Schwankungen. Deshalb müssen zur Feststellung eines Bluthochdrucks Blutdruckmessungen während mehrerer Besuche in der hausärztlichen Praxis oder mittels einer sogenannten durchgeführt werden. Zusätzlich ist zu empfehlen, zwei bis drei Wochen lang den Blutdruck täglich selbst zu messen und die Werte zu notieren.

Erhöhten Blutdruck senken
Falls Ihr erhöht ist, gibt es verschiedene Möglichkeiten, diesen zu senken. Die Therapie richtet sich vor allem nach der Höhe Ihres .
Lebensstiländerungen zur Blutdrucksenkung
Bei leicht erhöhtem Blutdruck und bei einem von unter 20% sind Änderungen des Lebensstils als Therapie häufig ausreichend. Die Lebensstiländerungen speziell zur Blutdrucksenkung sind hier zusammengefasst. Die Angaben zur durchschnittlichen Blutdrucksenkung beziehen sich auf den Blutdruck und können individuell unterschiedlich stark ausfallen. Überlegen Sie, welche Maßnahmen für Sie in Frage kommen.

Regelmäßige körperliche Bewegung kann den senken ( bis zu 12 mmHg und bis zu 6 mmHg). Eine höhere körperliche Leistungsfähigkeit verhindert Blutdruckspitzen, die sonst auch bei kleineren Anstrengungen auftreten können.


Gesunde Ernährung kann den Blutdruck um 8–14 mmHg senken. Empfohlen werden:
- Ein hoher Anteil an Obst und Gemüse, ungesättigten Fettsäuren, Omega-3-Fettsäuren.
- Verwendung von weniger als 5 Gramm Salz pro Tag. Bei manchen Menschen
sinkt der Blutdruck deutlich, wenn sie wenig Salz zu sich nehmen. Ob das bei
Ihnen der Fall ist, können Sie testen, indem Sie 14 Tage lang wenig Salz zu sich
nehmen und Ihren Blutdruck regelmäßig messen. Zu Möglichkeiten von Labortests fragen Sie Ihre Hausärztin / Ihren Hausarzt.

Gewichtsreduktion kann – insofern sie durch regelmäßige körperliche Bewegung und gesunde Ernährung erfolgt – hohen Blutdruck senken.
Die Verringerung von hohem Alkoholkonsum kann den Blutdruck um 2 – 4 mmHg senken.

Einen besseren Umgang mit Stress können Sie erlernen und so den Blutdruck positiv beeinflussen.
Medikamentöse Behandlung
Wenn neben Bluthochdruck zusätzliche Risikofaktoren für einen Herzinfarkt oder einen Schlaganfall bestehen (z. B. bei Diabetes mellitus) oder wenn das berechnete mehr als 20% beträgt, sollten Medikamente zur Blutdrucksenkung eingesetzt werden. Blutdrucksenkende Medikamente müssen regelmäßig und immer entsprechend der verordneten Dosierung eingenommen werden. Dennoch dauert es oft mehrere Monate, bis die Medikamente die erwünschte Wirkung zeigen. Durch einen gesunden Lebensstil können Sie die Wirkung der Medikamente zur Blutdrucksenkung verstärken und möglicherweise – nach Rücksprache mit Ihrer Ärztin / Ihrem Arzt – Medikamente einsparen. Ihre Hausärztin / Ihr Hausarzt wird Sie zum Thema Medikamente ausführlich beraten.
Einen Überblick über die am häufigsten eingesetzten Wirkstoffe zur Blutdrucksenkung finden Sie unter: Medikamente.
Sie können das Dokument „Erhöhten Blutdruck senken“ auch herunterladen.
Regelmäßige Blutdruckmessungen zu Hause
Hat Ihre Ärztin / Ihr Arzt einen erhöhten festgestellt, empfiehlt es sich, regelmäßig Blutdruckmessungen zu Hause durchzuführen. Diese Blutdruckwerte sagen manchmal mehr über Ihren tatsächlichen Blutdruck aus, als einzelne Messungen im Abstand von mehreren Monaten in der hausärztlichen Praxis.
Verlässliche und preiswerte Geräte, die einfach anzuwenden sind, können Sie erwerben (Kosten ab ca. 30€). Einen Überblick über geprüfte Blutdruckmessgeräte für den häuslichen Gebrauch finden Sie auf der Webseite der Deutschen Hochdruckliga e. V.:
Hier finden Sie Blutdruckmessgeräte mit Prüfsiegel.
Besteht nur ein Anfangsverdacht auf Bluthochdruck, können Sie die Blutdruckmessungen zunächst in Ihrer Apotheke durchführen lassen.
Fragen Sie auch Ihre Ärztin / Ihren Arzt um Rat.

Tipps zur Blutdruckmessung zu Hause
Die Messung soll nach einer Ruhephase von mindestens 3 Minuten und im Sitzen stattfinden.
• Prüfen Sie bei der ersten Messung den an beiden Armen. Falls Sie einen Unterschied feststellen, messen Sie zukünftig an dem Arm, an dem der Blutdruckwert höher war.
• Messen Sie anfangs Ihren zu unterschiedlichen Tageszeiten sowie mehrere Tage hintereinander. Notieren Sie Ihre Werte. Denn nicht nur die Höhe des Blutdrucks ist für Ihre Hausärztin / Ihren Hausarzt interessant, sondern auch Veränderungen während des Tages bzw. von einem Tag zum nächsten.
• Notieren Sie neben den Blutdruckwerten Ihre Aktivitäten oder ob besondere Situationen bestanden (z. B. Stress / Anspannung).
• Haben Sie eine gute Blutdruckeinstellung erreicht, ist es in der Regel ausreichend, wenn Sie einmal täglich Ihren Wert messen und notieren.
Wenn Sie Ihren Lebensstil ändern, wenn Ihre Ärztin / Ihr Arzt Ihnen Medikamente verordnet oder die Dosierung von Medikamenten verändert hat, erhalten Sie durch regelmäßige Blutdruckmessungen einen guten Überblick über die Wirkung der Behandlung. Besprechen Sie Ihre Blutdruckwerte mit Ihrer Hausärztin / Ihrem Hausarzt.
Weitere Informationen finden Sie unter Weblinks und weitere Infos → „Konkrete Herz-Kreislauf-Erkrankungen“.
Quellen: Risikofaktor Bluthochdruck
- 8. Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Hausärztliche Risikoberatung zur kardiovaskulären Prävention. S3-Leitlinie (2017). AWMF-Register-Nr. 053-024.
- 22. Williams, B., et al. (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. European heart journal, 39(33), 3021-3104.
- 26. Naci, H., et al. (2019). How does exercise treatment compare with antihypertensive medications? A network meta-analysis of 391 randomised controlled trials assessing exercise and medication effects on systolic blood pressure. British journal of sports medicine, 53(14), 859-869.
- 27. Wen, H., & Wang, L. (2017). Reducing effect of aerobic exercise on blood pressure of essential hypertensive patients: A meta-analysis. Medicine, 96(11).
- 30. Jurik, R. & Stastny, P. (2019). Role of nutrition and exercise programs in reducing blood pressure: a systematic review. Journal of clinical medicine, 8(9), 1393.
- 33. Graudal, N. A., Hubeck-Graudal, T., & Jurgens, G. (2017). Effects of low sodium diet versus high sodium diet on blood pressure, renin, aldosterone, catecholamines, cholesterol, and triglyceride. The Cochrane database of systematic reviews, 4(4), CD004022.
- 39. Semlitsch, T., et al. (2016). Long‐term effects of weight‐reducing diets in people with hypertension. Cochrane Database of Systematic Reviews, (3).
- 43. Jones, N. R., et al. (2020). Diagnosis and management of hypertension in adults: NICE guideline update 2019. British Journal of General Practice 70(691), 90-91.
- 44. Huang, L., et al. (2020). Effect of dose and duration of reduction in dietary sodium on blood pressure levels: systematic review and meta-analysis of randomised trials. bmj, 368.
Die vollständige Literaturliste aller Quellen, die wir für die Erstellung dieser Webseite genutzt haben, finden Sie unter → Weblinks und weitere Infos → “Quellen”.
Risikofaktor: erhöhte Cholesterinwerte
Cholesterine sind lebenswichtig für viele Körperfunktionen. Sie werden zusammen mit durch die Blutgefäße zu den Organen befördert.
Das Labor Ihrer Hausärztin / Ihres Hausarztes bestimmt den im Blut. Der Laborbericht enthält in der Regel Informationen über das , und , manchmal auch über .
Eine zu hohe Konzentration des Gesamt-Cholesterins im Blut ist schädlich. Eine Ernährung mit einem hohen Anteil an tierischen Fetten, industriell gehärteten pflanzlichen Fetten (den sogenannten ) und Kohlenhydraten sowie Bewegungsmangel können zu einem erhöhten beitragen.
Die Zusammensetzung des Cholesterins
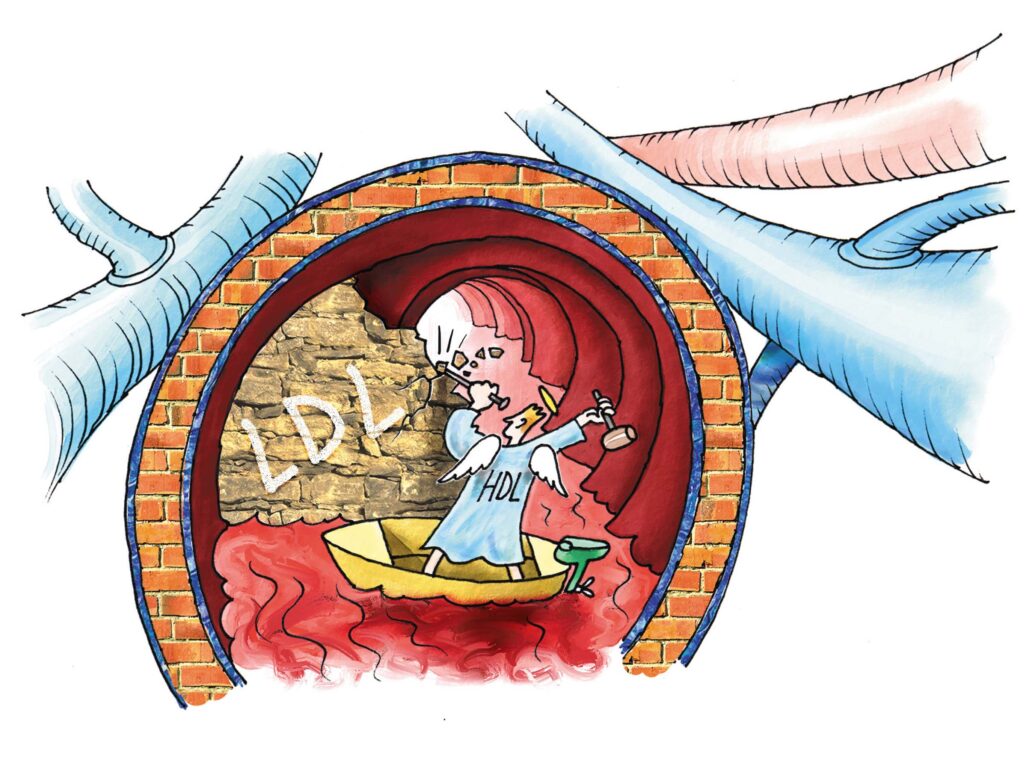
- Das , ist die Summe verschiedener fettähnlicher Verbindungen und Fette wie unter anderem , und im Blut.
- LDL-Cholesterin transportiert Cholesterin aus der Leber über das Blut in die Fett- und Muskelzellen. Ein hoher LDL-Cholesterinspiegel führt zu Ablagerungen in den Gefäßwänden und damit zu Arteriosklerose. Ursache ist die Verdickung der Innenwände der Blutgefäße aufgrund von Ablagerungen. Diese Ablagerungen stören zum einen den Blutfluss und zum anderen verlieren die Gefäße an Elastizität. Deshalb wird das LDL-Cholesterin als „schlechtes Cholesterin“ bezeichnet. Ein hoher LDL-Cholesterinspiegel erhöht das . Cholesterinarme Ernährung kann den LDL-Cholesterin-Wert positiv beeinflussen.
- Das transportiert überschüssige Blutfette aus Gewebe und Muskeln in die Leber zurück. Dort wird das HDL-Cholesterin in Gallensäure umgewandelt und gelangt in den Darm. Ein hoher HDL-Wert senkt den Cholesterinspiegel und damit die Gefahr der Arteriosklerose. Deshalb gilt das HDL-Cholesterin als „gutes Cholesterin“. Durch körperliche Aktivität kann der HDL-Cholesterin-Wert erhöht werden. EIN HOHER HDL-CHOLESTERINWERT KANN DAS GESAMTCHOLESTERIN SENKEN.
- sind die wichtigsten Energielieferanten für Fett- und Muskelzellen. Sie werden direkt über die Nahrung aufgenommen oder entstehen indirekt durch die Umwandlung von unverbrauchten Kohlenhydraten. Bei der Aufnahme größerer Mengen Kohlenhydrate (z. B. Zucker und Alkohol) oder Fett steigt der Triglycerid-Wert. Mit der Höhe der Triglyceride steigt auch der LDL-Cholesterinspiegel. Ein erhöhter Triglycerid- und LDL-Cholesterinspiegel führt zu .
Auswirkungen eines dauerhaft erhöhten Cholesterinspiegels
Ein dauerhaft erhöhter führt dazu, dass sich Blutfette in den Arterienwänden ablagern. Die Innenwände der Gefäße werden verdickt und verkalken, was zu Gefäßverengungen führt. Das Blut kann dann nicht mehr ungehindert durch die Arterien fließen. Bei erhöhtem Cholesterinspiegel kann der Blutdurchfluss, vor allem der , verringert werden und damit die Versorgung des Herzmuskels gefährden. Lagern sich an den verengten Stellen zusätzlich Blutplättchen ab und bilden ein Blutgerinnsel (Thrombus), wird das Gefäß weiter verengt und es kann es zu einem vollständigen Verschluss kommen (Infarkt). Zellen, die hinter diesem Verschluss liegen, werden nicht mehr mit Blut versorgt und sterben ab.
Bei erhöhtem Cholesterinspiegel steigt vor allem das Risiko für einen .
Der Cholesterinspiegel ist zwar auch familiär bedingt (vererbt), dennoch beeinflussen gesunde Ernährung und regelmäßige Bewegung die Cholesterinwerte positiv. Werden dagegen viele Fette und Kohlenhydrate mit der Nahrung aufgenommen, steigt der Cholesterinspiegel.
Die idealen Cholesterinwerte
Die idealen Cholesterinwerte sind nicht für alle Menschen gleich. Die Höhe der Cholesterinwerte verändert sich mit dem Lebensalter und ist abhängig vom Geschlecht.
Ihre persönlichen, idealen Cholesterinwerte ermittelt Ihre Hausärztin / Ihr Hausarzt in Abhängigkeit von weiteren Risikofaktoren wie z. B. Diabetes mellitus, Bluthochdruck, Rauchen, Übergewicht, Zustand nach Herzinfarkt oder Schlaganfall.
Erhöhte Cholesterinwerte senken
Falls Ihre Cholesterinwerte erhöht sind, können Sie auf verschiedene Weise dazu beitragen, diese zu senken.
Lebensstiländerungen zur Senkung des Cholesterinspiegels
Nehmen Sie zu viele tierische Fette oder pflanzlich gehärtete Fette () und Kohlenhydrate (z. B. Zucker, Alkohol usw.) zu sich, kann Ihr Cholesterinspiegel erhöht sein. Die meisten Menschen können ihren Cholesterinspiegel durch Lebensstiländerungen ausreichend senken.

Regelmäßige körperliche Bewegung erhöht das HDL-Cholesterin. Das wirkt sich positiv auf das Gesamtcholesterin aus, siehe Bewegung.

Die Verringerung von hohem Alkoholkonsum senkt das LDL-Cholesterin, siehe Alkohol.
Sie können Ihren Cholesterinspiegel durch cholesterinarme Ernährung und körperliche Aktivität positiv beeinflussen!

Medikamentöse Behandlung
Eine Behandlung mit cholesterinsenkenden Medikamenten (meist ) kann empfohlen werden, wenn Ihr hoch ist (> 20%) und Lebensstiländerungen nicht zur erwünschten Cholesterinsenkung führen (z. B. bei erblich bedingter Fettstoffwechselstörung). Wenn Sie einen Herzinfarkt oder Schlaganfall erlitten haben, wird die Behandlung mit Statinen empfohlen, selbst wenn Ihre Cholesterinwerte eigentlich im „normalen“ Bereich liegen. Der Grund für die Empfehlung ist die gefäßschützende Wirkung dieser Medikamente. Manchmal ändern sich Empfehlungen aufgrund von neuen Studien. Ob die Einnahme von Statinen für Sie persönlich sinnvoll ist, z. B. wenn Sie an einem Diabetes mellitus leiden, besprechen Sie am besten mit Ihrer Hausärztin / Ihrem Hausarzt. Selbst wenn Sie Medikamente zur Cholesterinsenkung einnehmen, können Sie durch einen gesunden Lebensstil Ihren Cholesterinspiegel positiv beeinflussen. Mehr zum Thema Medikamente.
Sie können das Dokument „Erhöhte Cholesterinwerte senken“ auch herunterladen.
Weitere Informationen finden Sie unter Weblinks und weitere Infos → „Erhöhter Cholesterinspiegel“.
Quellen: Risikofaktor erhöhte Cholesterinwerte
- 8. Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Hausärztliche Risikoberatung zur kardiovaskulären Prävention. S3-Leitlinie (2017). AWMF-Register-Nr. 053-024.
- 35. Pan, B., et al. (2019). The impact of major dietary patterns on glycemic control, cardiovascular risk factors, and weight loss in patients with type 2 diabetes: a network meta‐analysis. Journal of Evidence‐Based Medicine, 12(1), 29-39.
- 45. Singh, B. M., et al. (2020). Role of Statins in the Primary Prevention of Atherosclerotic Cardiovascular Disease and Mortality in the Population with Mean Cholesterol in the Near-Optimal to Borderline High Range: A Systematic Review and Meta-Analysis. Advances in preventive medicine, 2020.
- 46. Gencer, B., et al. (2020). Efficacy and safety of lowering LDL cholesterol in older patients: a systematic review and meta-analysis of randomised controlled trials. The Lancet. doi: 10.1016/S0140-6736(20)32332-1
- 47. Navarese, E. P., et al. (2019). Baseline low-density lipoprotein cholesterol to predict the extent of cardiovascular benefit from lipid-lowering therapies: a review. European Heart Journal–Cardiovascular Pharmacotherapy, 5(1), 47-54.
- 48. Cao, Y., et al. (2019). Non-high-density lipoprotein cholesterol and risk of cardiovascular disease in the general population and patients with type 2 diabetes: A systematic review and meta-analysis. Diabetes research and clinical practice, 147, 1-8.
- 49. Neuenschwander, M., et al. (2019). Impact of different dietary approaches on blood lipid control in patients with type 2 diabetes mellitus: a systematic review and network meta-analysis. European journal of epidemiology, 34(9), 837-852.
- 50. Wolfram, G., et al. (2015). Evidenzbasierte Leitlinie: Fettzufuhr und Prävention ausgewählter ernährungs- mitbedingter Krankheiten. In Deutsche Gesellschaft für Ernährung e. V. (Hrsg.). Bonn.
- 51. Mann, S., Beedie, C., & Jimenez, A. (2014). Differential effects of aerobic exercise, resistance training and combined exercise modalities on cholesterol and the lipid profile: review, synthesis and recommendations. Sports medicine, 44(2), 211-221. doi: 10.1007/s40279-013-0110-5.
Die vollständige Literaturliste aller Quellen, die wir für die Erstellung dieser Webseite genutzt haben, finden Sie unter → Weblinks und weitere Infos → “Quellen”.
Risikofaktor: erhöhter Blutzuckerwert
Der Körper benötigt für alle Funktionen Energie. Diese erhält der Körper vor allem über Fett und Kohlenhydrate in der Nahrung. Kohlenhydrate werden vom Körper in Blutzucker umgewandelt. Damit die Körperzellen diesen Zucker aus der Blutbahn aufnehmen können, ist das Hormon notwendig. Insulin wird in der Bauchspeicheldrüse gebildet. In den Körperzellen wird der Zucker bei Bedarf in Energie umgewandelt. Benötigt der Körper weniger Zucker als er durch Nahrung aufgenommen hat oder ist zu wenig Insulin vorhanden, steigt der . Sind die Blutzuckerwerte anhaltend erhöht, liegt eine Zuckerkrankheit vor.
Ein zu hoher Blutzuckerspiegel schädigt die Blutgefäße und führt zu frühzeitiger der Herzkranzgefäße, Hirn- und Beinarterien. Dadurch erhöht sich vor allem das Risiko für einen , in geringerem Maße auch für einen und für Durchblutungsstörungen der Fuß- und Unterschenkelmuskulatur. Ein erhöhter Blutzuckerspiegel kann außerdem zu Durchblutungsstörungen der Augennetzhaut und der Nieren und infolgedessen zu weiteren Erkrankungen führen.

Die zwei Formen der Diabetes Erkrankung
Diabetes mellitus Typ 1
Hier werden die insulinbildenden Zellen der Bauchspeicheldrüse zerstört. Diese Erkrankung kann bereits im Kindesalter auftreten und wird auch als „Juveniler Diabetes“ bezeichnet.
Diabetes mellitus Typ 2
Auch „Altersdiabetes“ genannt – entsteht aufgrund eines dauerhaften Überangebotes von Zucker. Als Reaktion produziert die Bauchspeicheldrüse zunächst immer mehr Insulin. Allerdings werden die Körperzellen, die den Zucker aufnehmen, immer unempfindlicher gegenüber dem Insulin, sodass der Blutzuckerspiegel ansteigt. Auf Dauer werden die Zellen, die zusätzliches Insulin produzieren, überlastet. So kann sich auch beim Typ-2-Diabetes die körpereigene Herstellung von Insulin im Laufe der Zeit verringern.
Blutzuckermessung und Blutzuckerwert
Es gibt unterschiedliche Messverfahren, den Blutzucker zu bestimmen.
Hier haben wir diese für Sie aufgeführt:
Nüchternblutzuckermessung
Als Nüchternblutzucker wird der Gehalt an Glukose (Zucker) im Blut bezeichnet, der morgens vor der ersten Nahrungsaufnahme gemessen wird.
Oraler Glukose-Toleranz-Test
Bei diesem Test trinkt die Patientin / der Patient, nachdem sie / er 12 Stunden nüchtern war, morgens in der hausärztlichen Praxis eine Zuckerlösung (300 ml). Nach zwei Stunden wird der Blutzucker gemessen. Dieser Test wird häufig nur bei unklarer Diagnose durchgeführt.
HbA1c-Messungen: Das Blutzuckergedächtnis
Wenn Sie an einer Diabetes-Erkrankung leiden, wird der festgestellt. Dieser Wert ist ein Maß für den mittleren Blutzuckerwert der letzten acht Wochen und wird daher auch als Langzeit-Blutzucker oder Blutzuckergedächtnis bezeichnet.
Grenzwerte
| Einteilung der Blutzuckerwerte | Nüchternblutzuckermessung: Blutzuckergehalt in mg/dl | Oraler Glukose Toleranz Test: Blutzuckergehalt in mg/dl | HbA1c Messung: Angabe in Prozent |
|---|---|---|---|
| Normale Werte (Erwachsene ohne Diabetes mellitus) | unter 100 | unter 140 | unter 5,7% |
| Leicht erhöhte Werte (gestörte Glukosetoleranz) | 100 – 125 | 140 – 199 | 5,7 – 6,4% |
| Erhöhte Werte (Diagnose: Diabetes mellitus) | über 125 | über 200 | über 6,4% |
Ist die Glukosetoleranz gestört bzw. besteht ein Diabetes mellitus, sind die Blutzuckerwerte vor allem nach einer Mahlzeit im Vergleich zu Menschen ohne diese Stoffwechselstörung erhöht.
Der HbA1c-Wert sollte bei Patient*innen mit Diabetes mellitus je nach Dauer der Erkrankung und Medikamenteneinnahme zwischen 6,5% und 7,5% liegen. Bei älteren Patient*innen kann auch ein höherer HbA1c-Wert vertreten werden.
Erhöhte Blutzuckerwerte senken
Wenn Ihr Blutzuckerspiegel erhöht ist, gibt es verschiedene Möglichkeiten, wie Sie diesen positiv beeinflussen können.
Gerade wenn Ihre Blutzuckerwerte grenzwertig sind, können Sie durch Lebensstiländerungen dazu beitragen, Ihren Blutzuckerspiegel zu normalisieren. So können Sie verhindern, einen Diabetes mellitus zu entwickeln.
Lebensstiländerungen bei erhöhtem Blutzuckerspiegel
Nehmen Sie zu viele tierische Fette oder pflanzlich gehärtete Fette () und Kohlenhydrate (z. B. Zucker, Alkohol usw.) zu sich, kann Ihr Cholesterinspiegel erhöht sein. Die meisten Menschen können ihren Cholesterinspiegel durch Lebensstiländerungen ausreichend senken.

Regelmäßige körperliche Bewegung erhöht den Blutzuckerverbrauch in den Zellen und senkt so den Blutzuckerspiegel, siehe Bewegung.


Durch eine gesunde Ernährung können Sie die Aufnahme von überschüssiger Energie (Zucker und andere Kohlenhydrate) verringern, siehe Ernährung.

Falls Sie übergewichtig sind, verringern Sie Ihr Körpergewicht. Besprechen Sie Ihr Zielgewicht mit Ihrer Ärztin / Ihrem Arzt, siehe Übergewicht.

Verringern Sie Ihren Alkoholkonsum. Alkohol kann zu starken Schwankungen des Blutzuckerspiegels führen. Haben Sie Alkohol getrunken, steigt der Blutzucker zunächst kurzfristig an, um im Anschluss stark abzufallen. Sprechen Sie über den Genuss von Alkohol mit Ihrer Ärztin / Ihrem Arzt! Siehe Alkohol.

Falls Sie rauchen, sollten Sie die das Rauchen unbedingt beenden. Rauchen ist der höchste Risikofaktor für Herz-Kreislauf-Erkrankungen und in Kombination mit Diabetes besonders schädlich! Siehe Rauchen.

Ist die Diagnose Diabetes mellitus bei Ihnen gestellt worden, ist es von Vorteil, an einem sogenannten (DMP) teilzunehmen. Dieses Programm wird von den Krankenkassen in Zusammenarbeit mit Ihrer Hausärztin / Ihrem Hausarzt angeboten. Es beinhaltet Schulungen für Patient*innen, regelmäßige Blutkontrollen und Vorsorgeuntersuchungen. Bitten Sie Ihre Hausärtzin / Ihren Hausarzt um weitere Informationen.

Bei Diabetes sollten Sie Ihre Blutzuckerwerte regelmäßig messen. Häufige und starke Schwankungen des Blutzuckerspiegels schädigen die Gefäße.
Sie können das Dokument „Erhöhte Blutzuckerwerte senken“ auch herunterladen.
Medikamentöse Behandlung bei erhöhtem Blutzucker
Können Lebensstiländerungen nicht in ausreichendem Maße umgesetzt werden oder führen diese nicht zu dem erwünschten Ergebnis, müssen Medikamente zur Senkung des Blutzuckerspiegels eingesetzt werden.
- Bei Diabetes mellitus Typ 2 wird meist der Wirkstoff Metformin (in Form von Tabletten) eingesetzt. Daneben gibt es eine Reihe anderer Medikamente in Tablettenform, die sich durch unterschiedliche Wirkmechanismen unterscheiden.
- Wenn der Körper nicht (mehr) ausreichend Insulin herstellt, muss dieses gespritzt werden.
Die Einnahme der Medikamente zur Senkung des Blutzuckerspiegels muss immer entsprechend der ärztlichen Verordnung erfolgen!
Handlungsempfehlungen
- Messen Sie Ihren Blutzuckerspiegel regelmäßig und vermeiden Sie Schwankungen des Blutzuckers!
- Starke Schwankungen des Blutzuckers können zu einer lebensbedrohlichen Überzuckerung () oder Unterzuckerung () führen. Auch weniger dramatische Schwankungen erhöhen das Herz-Kreislauf-Risiko beträchtlich.
- Selbst wenn Sie Medikamente zur Senkung des Blutzuckerspiegels einnehmen, können Sie Ihr Herz-Kreislauf-Risiko durch einen gesunden Lebensstil positiv beeinflussen. Besprechen Sie geplante Verhaltensänderungen mit Ihrer Ärztin / Ihrem Arzt.
- Patient*innen mit Diabetes mellitus sollten auf das Rauchen völlig verzichten und zusätzlich regelmäßig ihren Blutdruck und ihre Cholesterinwerte kontrollieren.
- Ihre Hausärztin / Ihr Hausarzt berät Sie ausführlich zum Thema Medikamente, Lebensstiländerungen und das für Diabetes.
Weitere Informationen finden Sie unter Weblinks und weitere Infos → „Diabetes mellitus“.
Quellen: Risikofaktor erhöhte Blutzuckerwerte
- 8. Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Hausärztliche Risikoberatung zur kardiovaskulären Prävention. S3-Leitlinie (2017). AWMF-Register-Nr. 053-024.
- 35. Pan, B., et al. (2019). The impact of major dietary patterns on glycemic control, cardiovascular risk factors, and weight loss in patients with type 2 diabetes: a network meta‐analysis. Journal of Evidence‐Based Medicine, 12(1), 29-39.
- 49. Neuenschwander, M., et al. (2019). Impact of different dietary approaches on blood lipid control in patients with type 2 diabetes mellitus: a systematic review and network meta-analysis. European journal of epidemiology, 34(9), 837-852.
- 52. Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale Versorgungsleitlinie Typ-2-Diabetes (2021).
- 53. Look AHEAD Research Group. (2010). Long term effects of a lifestyle intervention on weight and cardiovascular risk factors in individuals with type 2 diabetes: four year results of the Look AHEAD trial. Archives of internal medicine, 170(17), 1566.
- 54. Hsu, P. F., et al. (2013). Association of clinical symptomatic hypoglycemia with cardiovascular events and total mortality in type 2 diabetes: a nationwide population-based study. Diabetes care, 36(4), 894-900.
- 55. Ghosh-Swaby, O. R., et al. (2020). Glucose-lowering drugs or strategies, atherosclerotic cardiovascular events, and heart failure in people with or at risk of type 2 diabetes: an updated systematic review and meta-analysis of randomised cardiovascular outcome trials. The Lancet Diabetes & Endocrinology, 8(5), 418-435.
- 56. Miele, E. M. & Headley, S. A. (2017). The effects of chronic aerobic exercise on cardiovascular risk factors in persons with diabetes mellitus. Current diabetes reports, 17(10), 1-7.
Die vollständige Literaturliste aller Quellen, die wir für die Erstellung dieser Webseite genutzt haben, finden Sie unter → Weblinks und weitere Infos → “Quellen”.
